سکته مغزی زمانی رخ می دهد که جریان خون قسمتی از مغز قطع شده و یا بشدت کاهش یابد و بافت آن قسمت از مغز از اکسیژن و مواد مغذی دیگر محروم شود. سلولهای مغزی بر حسب حساسیت آنها به کمبود اکسیژن در طی چند دقیقه تا چند ساعت شروع به نابود شدن و از بین رفتن می کنند این حالت یک اورژانس پزشکی محسوب می شود و درمان سریع آن می تواند باعث نجات زندگی فرد شود و هر چه درمان زودتر صورت گیرد، شدت آسیب به بافت مغز و به تبع آن ناتوانی حاصل از آن کمتر خواهد بود.
امروزه سکته مغزی سومین علت مرگ بوده و علت اول ناتوانی و معلولیت به شمار می رود.البته امروزه نسبت به گذشته افراد کمتری بعلت سکته مغزی می میرند زیرا با شناسائی عوامل خطر ساز آن مثل سیگار، فشار خون بالا و کلسترول بالا و کنترل آنهامی توان از مرگ و میر ناشی از این بیماری کاست.
علائم و نشانه ها
شناخت علائم برای تشخیص سریع بیماری و در نتیجه درمان سریع آن ضروری می باشد. شایعترین علائم این بیماری شامل موارد زیر است:
-ضعف ، فلج یا بی حسی ناگهانی صورت ، دست و یا پا که معمولاً در یک سمت بدن رخ می دهد.
- اختلال در گفتار و یا حتی عدم توانائی در صحبت کردن
- اختلال دید ناگهانی و یا دو بینی
- سرگیجه، اختلال تعادل و یا اختلال در هماهنگی حرکات عضلات بدن
-یک سردرد غیر معمول و ناگهانی که ممکن است همراه با سفتی گردن، درد صورت، درد در بین چشمان، استفراغ و یا تغییر سطح هوشیاری باشد
- گیجی و یا اختلال در حافظه، درک فضائی و یا مشکل در درک مسائل فکری
علل ایجاد کننده سکته مغزی
در بحث سکته مغزی، دو نوع سکته مهم مطرح می شود.یک نوع آن در اثر کاهش خونرسانی به قسمتی از مغز ایجاد می گردد و به سکته ایسکمیک یا سکته ناشی از کمبود اکسیژن در بافت مغزی معروف است و نوع دیگر سکته در اثر وجود مقادیر زیادی خون در یک منطقه از مغز ایجاد شده و بنام سکته ناشی از خونریزی در بافت مغزی خوانده می شود.

1- ۱- سکته ایسکمیک یا سکته در اثر انسداد جریان خون:
حدود 80% سکته های مغزی از این نوع می باشند. این سکته زمانی ایجاد می شود که لخته های خونی و یا سایر ذرات موجود در خون باعث انسداد یکی از شریانهای بافت مغز شده و شدیداً جریان خون مغزی را کاهش می دهد که باعث شروع فرآیند مرگ سلولهای مغزی می شود.در این نوع سکته ، لخته را در خود رگهای مغزی ایجاد می شود که در این حالت معمولاً در زمینه تصلب شرائین ایجاد می شود و یا گاهی نیز منشاء تولید لخته در عضوی بغیر از مغز مثلاً قلب تشکیل شده و بوسیله جریان خون به عروق مغزی رسیده است و در آنجا باعث انسداد عروق می شود و حوادث بعدی را ایجاد می کند.
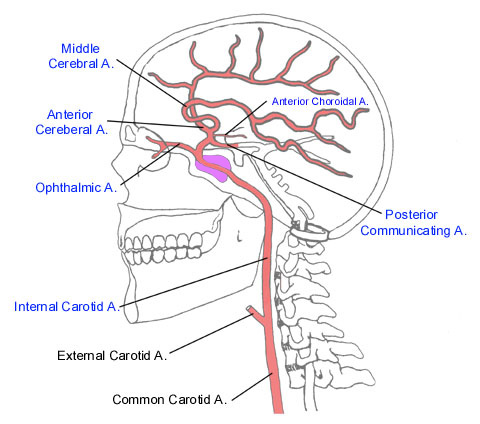
شریان مغزی میانی (MCA) شایع ترین شریان درگیر در سکته های مغزی در تصویر زیر:

2- ۲- سکته همورژایک یا خونریزی دهنده:
این نوع سکته در اثر نشت و پارگی یک سرخرگ مغزی ایجاد می شود. خونریزی یا در اثر شرایطی مثل فشار خون بسیار بالا که بر روی رگها فشار وارد می کند ایجاد می شود و یا گاهی در عین اینکه فشار خون خیلی بالا نیست در اثر ضعف قسمتی از جداره رگ، پارگی ایجاد شده و خون وارد بافت مغزی می شود. گاهی نیز ارتباطات غیر طبیعی بین شرایانها و وریدهای مغزی عامل ایجاد خونریزی است.
عوامل خطر
عوامل زیادی وجود دارد که باعث افزایش خطر سکته مغزی می شود. بعضی از این عوامل شناخته شده شامل موارد زیر است:
1- سابقه خانوادگی : کسانیکه در فامیل نزدیک خود ( پدر، مادر ، برادر و خواهر ) سابقه بروز سکته مغزی دارند خطر سکته مغزی در آنها کمی بالاتر از افرادی است که در فامیل خود سکته مغزی نداشته اند.
2- سن : هر چه سن بالاتر رود ، خطر سکته مغزی بالاتر می رود.
3- جنس : اگر چه زن و مرد تقریباً بطور یکسان مبتلا به سکته مغزی می شوند ولی مرگ و میر زنان پس از ابتلا به سکته بالاتر است.
4- نژاد : سیاهپوستان نسبت به سفیدپوستان بیشتر دچار سکته مغزی می شوند که یکی از دلایل این امر شایعتر بودن فشار خون و دیابت در سیاهپوستان است.
5- فشار خون بالا :فشار خون بالا هم برای سکته ایسکمیک و هم سکته هموراژیک عامل خطر محسوب می شود. زیرا باعث ضعیف شدن عروق مغزی و آسیب پذیر شدن آنها نسبت به خونریزی تصلب شرائین می شود.
6- کلسترول بالا : بالا بودن کلسترول نوع بد ( یا LDL) ممکن است باعث افزایش خطر آترواسکلروز( تصلب شرائین ) شود و در دیواره عروق رسوب می کند. همچنین تری گلسریدها هم که از دسته ای دیگر از چربیهای خون می باشند نیز باعث افزایش خطر تصلب شرائین
( سخت شدن رگها ) یا همان آترواسکلروز می شود. برعکس نوعی از کلسترول که به نام HDL معروف است و به آن کلسترول خوب می گویند باعث کاهش خطر تصلب شرائین می شود و بنابراین برای ما مفید است.
7- سیگار: سیگاریها خطر بسیار بیشتری نسبت به افراد غیر سیگاری برای ابتلا به سکته مغزی دارند. سیگار باعث اختلال ساختمان دیوراه عروق می شود، همچنین نیکوتین سیگار نیز باعث افزایش کار قلب از طریق زیادتر کردن تعداد ضربان قلب و افزایش فشار خون می شود. مونوکسید کربن سیگار نیز بجای اکسیژن به گلبولهای قرمز می چسبد و باعث کاهش اکسیژن رسانی به بافتهای مختلف از جمله مغز می شود.
8- دیابت : بیماری قند یا دیابت نیز نیز یکی از عوامل خطر اصلی برای سکته مغزی می باشد زیرا یک فرد دیابتی علاوه بر اینکه در سوخت و ساز قندها مشکل دارد، در متابولیسم چربیها هم دچار مشکل است و همچنین خطر بالاتری برای ابتلا به فشار خون بالا دارد. تمام موارد ذکر شده باعث افزایش تصلب شرائین در یک بیمار دیابتی می شود. دیابت باعث اختلال در توانائی بدن در از بین بردن و حل کردن لخته نیز می شود و به همین علت باعث افزایش خطر سکته های نوع ایسکمیک نیز می گردد.
9- چاقی : یک فرد چاق خطر بالاتری برای ابتلا به فشار خون بالا ، بیماری قلبی ، تصلب شرائین و دیابت دارد که در تمام این موارد باعث افزایش خطر سکته مغزی می شوند.
10- بیماریهای قلبی عروقی : تعدادی از بیماریهای قلبی باعث افزایش خطر ابتلا به سکته مغزی می شوند. این بیماریها شامل: نارسائی قلبی، حمله قلبی در گذشته، عفونت دریچه های قلبی ، بعضی از ریتمهای غیر طبیعی قلبی ، بیماریهای دریچه های آئورت و میترال، پیوند دریچه های قلبی، ارتباط غیر طبیعی دهلیز چپ و راست با هم . بسیاری از بیماریهای فوق بخاطر بخاطر تولید لخته و سپس انتقال به آن به مغز باعث اختلال در کارکرد مغزی و بروز سکته قلبی می شوند.
11- سابقه قبلی سکته مغزی در یک فرد: سابقه سکته مغزی و حتی انواع بسیار خفیف و برگشت پذیر آن که در کمتر از 24 ساعت علائم سکته آن رفع می شود، می توانند خطر سکته مغزی را به میزان قابل ملاحظه ای بالا ببرند.
12- سطوح بالای هوموسیستین خون : این ماده که خود نوعی اسید آمینه است در حالت عادی در خون وجود دارد ولی سطوح بالای آن با افزایش خطر ابتلا به بیماریهای قلبی عروقی همراه بوده است.
13- قرصهای ضد بارداری: خطر سکته مغزی در زنانی که از قرصهای ضد بارداری استفاده می کنند بالاتر از زنانی است که از این قرصها استفاده نمی کنند و این خطر خصوصاً در زنان سیگاری و بالای 35 سال بیشتر است.البته امروزه قرصهای ضد بارداری با ماده مؤثر کمتر از قبل تولید شده اندکه به مراتب کمتر از گذشته باعث افزایش خطر سکته می شوند و بنابراین نسبت به قرصهای ضد بارداری که در گذشته استفاده شده اند عوارض بسیار کمتری دارند.
چه موقع باید بدنبال توصیه ها و مراقبتهای پزشکی بود؟
اگر شخصی یا اطرافیان وی متوجه علائم سکته مغزی یا سکته زودگذر شدند باید سریعاً بدنبال کمک به بیمار و مراجعه به یک مرکز مجهز برای درمان بیماری باشند . در سکته زودگذر همانطور که قبلاً گفته شد خیلی سریع ( در عرض چند ساعت و حداکثر در عرض 24 ساعت ) تمام علائم بیماری رفع می شود ولی از این نظر که این افراد در معرض خطر بسیار بالائی برای ابتلا به سکته مغزی در آینده هستند، باید اقداماتی برای پیشگیری از بروز سکته مغزی را در آنها انجام داد . در هنگام مواجه شدن با فردی که علائم سکته مغزی را نشان می دهد، علاوه بر رساندن فرد به مرکز مجهز انجام اقدامات دیگری نیز مفید می باشد مثلاً اگر بیمار تنفس ندارد، باید عملیات احیاء و تنفس مصنوعی را برای بیمار شروع کرد و اگر دچار استفراغ شده است، سر بیمار را به یک طرف باید منحرف کرد تا محتویات استفراغ وارد ریه فرد نشود، همچنین از خوردن و آشامیدن توسط وی باید جلوگیری کرد.
مهمترین جنبه از موارد فوق رساندن سریع بیمار به یک مرکز درمانی است زیرا هر دقیقه که از سکته مغزی می گذرد، آسیب وارده به فرد عمیق تر می شود و در اکثر موارد موفقیت درمان بستگی به این دارد که بیمار خیلی زود به بیمارستان رسانده شود.
تشخیص و بیماریابی
موارد زیر برای تشخیص کسی که دچار علائم سکته شده و یا گاهی برای افرادی که در خطر ابتلا به آن قرار دارند و برای بیماریابی و انجام اقدامات پیشگیرانه ممکن است مورد استفاده قرار گیرد.
1- معاینه فیزیکی و تستهای آزمایشگاهی :پزشک در هنگام بررسی یک بیمار عوامل خطر را بررسی کرده که از جمله فشار خون بالا ، سطح بالای کلسترول، دیابت و سطوح بالای اسید آمینه هموسیستین می باشد. از کارهای دیگر پزشک معاینه شریانهای بزرگ سطحی مثل شریان گردنی (کاروتید ) بوسیله گوشی پزشکی می باشد. اگر در این معاینه صدای خشن برروی شریان شنیده شد، ممکن است دلیل بر تنگی شریان و وجود عوامل خطر سازی مثل تصلب شرائین باشد.
2- سونوگرافی از شریان کاروتید : در این روش شریان کاروتید بررسی شده و در صورت وجود لخته و یا تنگی در شریان، آنرا مشخص خواهد کرد.
3- آنژیوگرافی : در این روش از عروق مغزی تصویربرداری واضح گرفته شده و آنرا بررسی
می کنند.در صورتیکه در عکسهای ساده رادیولوژیک این عروق نمای واضحی ندارند و در بسیاری از موارد دیده نمی شوند و فقط گاهی شواهدی از آن ممکن است در عکس مشخص باشد. ابتدا باید با شکافی کوچک در ناحیه کشاله ران به شریان رانی دست پیدا کرده و سپس از طریق این مسیر می توان آنرا به شریانهای کاروتید و یا مهره ای هدایت کرده و پس از تزریق یک ماده حاجب (که کار آن نشان دادن بهتر اعضاء در عکس می باشد) عروق را بطور واضحُ مشاهده کرد.
4- CT اسکن : این روش خصوصاً برای تشخیص نوع سکته مورد استفاده است و می تواند خونریزی را از سکته ناشی از انسداد عروق تشخیص دهد. البته اگر از ماده حاجب در این روش استفاده نشود ( که معمولاً نمی شود زیرا اگر سکته مغزی از نوع خونریزی دهنده باشد ماده حاجب از محل پارگی رگ به بافت مغز نفوذ کرده و باعث آسیب می شود ) اطلاعات دقیقی از عروق مغزی بدست نخواهد آمد. البته در روش که به CT ? آنژیوگرافی معروف است و هم از CT اسکن و هم آنژیوگرافی با هم برای تشخیص استفاده می شود کاملاً یک تصویر 3 بعدی از عروق گردن و مغز با تمام جزئیات آن نشان داده می شود و خصوصاً برای تشخیص سکته های هموراژیک در اثر اختلالات دیوراه عروق و یا ارتباطات غیر طبیعی عروق با هم
می تواند مورد استفاده قرار گیرد.
5- MRI : در این روش هم با کمک یک میدان مغناطیسی قوی ، تصویری سه بعدی از مغز بدست می آید. این آزمایش خصوصاً برای مشخص کردن نواحی آسیب دیده مغز در اثر
سکته های ناشی از انسداد عروق مفید می باشد. همانند CT اسکن ، MRI نیز می تواند همراه با آنژیوگرافی انجام گیرد که به آن MRA می گویند و برای بررسی کامل عروق گردن و مغز کاربرد دارد.
6- اکوکاردیوگرافی : شکل قلب را نشان داده و در تشخیص بعضی از مشکلات قلبی مفید است و می تواند وجود لخته خون د رقلب را نشان داده و خطر ابتلا به سکته مغزی را گوشزد کند.
درمان
همانطور که پیش از این گفته شد، مهمترین نکته رساندن سریع فرد دچار سکته مغزی شده به بیمارستان و شروع درمان در اسرع وقت است. اما پس از این کار بر حسب نوع سکته ( خونریزی دهنده یا انسدادی ) نوع درمان متفاوت خواهد بود.
درمان سکته انسدادی
1-داروهای نابود کننده لخته : در این سکته باید در صورت امکان هر گونه انسداد عروق رفع شده و جریان خون مغزی دوباره برقرار شود. برای این کار داروهای نابود کننده لخته استفاده
می شوند. این داروها می توانند پس از تشکیل شدن لخته، به ساختمان لخته حمله کرده و آنرا تجزیه کنند و به این ترتیب انسداد را رفع می کنند .اگر این درمان خیلی زود برای بیمار شروع شود حتی شانس بهبودی کامل فرد و رفع تمام علائم و نشانه های او وجود خواهد داشت. این داروها که ? فعال کننده پلاسمینوژن بافتی یا TPA ? نمونه مهم آنها می باشد، برای اینکه بهترین اثر خود را نشان دهند لازم است که در 3 ساعت اول وقوع سکته مغزی مورد استفاده قرار گیرند. البته عملاً محدودیتهائی باعث شده تا داروهای نابود کننده لخته عملاً در خیلی از بیماران استفاده نشود. یکی از محدودیتها، محدودیت زمانی است که در بالا توضیح داده شد، اگر زمان زیادی از شروع علائم گذشته باشد استفاده از این داروها علاوه بر اینکه به احتمال زیاد دیگر کارائی نخواهد داشت، خطر بروز عوارض داروئی مثل خونریزی را در بیمار بالا خواهد برد و بنابراین پس از این محدوده زمانی ( 3 ساعت) دیگر استفاده از آنها توصیه نمی شود.
عامل دوم محدودیت استفاده از این داروها مربوط به خود بیماران می شود. برای مثال در افرادی که سکته مغزی خونریزی دهنده ( هموراژیک ) دارند، استفاده از این داروها ممنوعیت مطلق دارد و فقط باعث بدتر شدن خونریزی در آنها می شود. البته تمام افرادی که دچار سکته انسدادی عروق شده اند، نیز برای این درمان مناسب نیستند، زیرا این درمان همانطور که گفته شد خطر خونریزی در مغز و یا هر جای دیگر از بدن را افزایش می دهد و مثلاً افرادی که مبتلا به فشار خون کنترل نشده هستند نباید تحت این درمان قرار بگیرند.
2-درمانهای جراحی : در بعضی از بیماران که مثلاً سرخرگ گردنی ( کاروتید ) آنها بوسیله تجمع رسوبات بسیار تنگ شده است، ممکن است روشهای جراحی برای ترمیم این محل مورد استفاده قرار گیرد.
3-درمانهای پیشگیرانه : کسانیکه که مبتلا به سکته مغزی انسدادی شده اند و یا کسانیکه حملات گذرای سکته و نه سکته کامل مغزی را داشته اند توصیه می شود برای جلوگیری از حملات بعدی از داروهائی که ایجاد لخته در خون را کاهش می دهند استفاده کنند، این داروها شامل :
الف : داروهای ضد پلاکت : سردسته این داروها آسپرین است که از اجتماع پلاکتها و ایجاد بعضی از انواع لخته جلوگیری می کند. البته امروزه علاوه بر آسپرین از داروهای دیگری نیز می توان استفاده کرد ولی آسپرین هنوز بیشترین داروی مورد مصرف بوده و بصورت مقدار کم ( آسپرین بچه ) برای بیماران تجویز می شود.
ب : داروهای ضد انعقاد : از این دسته از داروها، هپارین ( تزریقی) و وارفارین ( خوراکی ) قابل ذکر است که هپارین سریعتر اثر کرده و در بیمارستان تجویز می شود ولی هپارین اثر کندتری داشته و بعنوان داروی خوراکی در منزل استفاده می شود. البته این داروها توسط پزشک و برای کسانیکه اختلالات انعقادی خاص، بعضی از اختلالات عروقی و همچنین در بعضی از ریتمهای غیرطبیعی قلبی تجویز می شوند.
درمان سکته خونریزی دهنده
در مورد این سکته که 20%موارد سکته مغزی را تشکیل می دهد، گاهی عمل جراحی (چه برای درمان و چه پیشگیری ) مورد استفاده قرار می گیرد و عروق طبیعی ( مثل عروقی که دیواره ضعیف دارند و یا بطور نامناسبی با دیگر عروق ارتباط دارند ) را جراحی می کنند.
پیشگیری
بهترین روش برای پیشگیری, شناخت عوامل خطر و سپس سعی در یک زندگی سالم با کاهش عوامل خطر شناخته شده در فرد می باشد.همچنین کنترل فشار خون نیز یکی از مهمترین چیزهائی است که فرد برای کاهش خطر سکته مغزی می تواند انجام دهد.این کار حتی در کسانیکه مبتلا به سکته مغزی شده اند مفید بوده و از ایجاد سکته مغزی و یا حملات گذرای سکته در آینده جلوگیری می کند.ورزش ، کاهش سطح استرس ، کنترل وزن و جلوگیری از افزایش آن ، کاهش مصرف نمک و الکل همگی در پائین آمدن فشار خون مفید هستند.البته در کنار این موارد پزشکان ممکن است برای کاهش فشار خون از دارو نیز در بیماران استفاده کنند.
مطالب مرتبط:



 Iran
Iran